Sindrome de Horner en Pequeños Animales
- 21 de mayo de 2009
- Tiempo de Lectura: 10 Minutos
Antecedentes Generales
El síndrome de Horner se presenta ante la acción de lesiones injuriantes de la vía simpática (noradrenérgica) del ojo. La porción eferente «central» (denominada de este modo para fines didácticos) de este recorrido nervioso se inicia en el hipotálamo para luego proyectarse hacia caudal por la médula espinal formando al tracto tectotegmento espinal. Este grupo de axones emerge a nivel de la segunda vértebra toráxica (T2) para dirigirse al globo ocular y generar allí la respuesta esperada conocida como midriasis (dilatación pupilar). Esta vía eferente «periférica» atraviesa, conjuntamente con el nervio facial (VII par craneano), el conducto auditivo medio para luego tomar dirección al ojo (Dibujo 1).

DIBUJO 1. VIA SIMPATICA DEL OJO.
FUENTE: STURGES, B. 2005
Así, teniendo en consideración la neurovía arriba descrita, es claro indicar que cualquier injuria (ej: trauma, neoplasias, avulsión de raíces del plexo braquial, otitis media, etc) de los segmentos cervicales hasta la segunda vértebra toráxica pueden gatillar este cuadro.
El cuadro puede ser unilateral o bilateral en su presentación, encontrándose la primera situación como signología que generalmente atribuible al compromiso del oído medio. Cuando la alteración ocurre en forma bilateral en la médula cervical o el segmento de las dos primeras toráxicas, la signología de Horner será bilateral también.
Etiología
La injuria presentes en la médula espinal, ya sean noxas traumáticas craneales a T2, infartación o afección neoplásica cervical craneal causan signos de paresis (debilidad motora) o plejia (parálisis) de los miembros pélvicos y deficiencias leves en los miembros anteriores en conjunto con síndrome de Horner ipsilateral. La infartación unilateral del funículo lateral de la médula espinal producida por émbolos fibrocartilaginosos puede inducir un Horner particularmente persistente en conjunto a un cuadro de hemiplejia.
La avulsión de las raíces del plexo braquial (C6-T2) con parálisis resultante del tren anterior, se observa luego de impactos directos con vehículos motorizados y en el caso de las aves por disparos directos a sus alas. La aparición de síndrome de Horner ipsilateral indica que el daño nervioso de las estructuras que inervan los miembros anteriores está ubicado a nivel espinal toráxico craneal.
Las lesiones de la entrada toráxica o del mediastino anterior (ej: linfosarcoma) que involucran al tronco simpático cervical craneal o caudal puede generar síndrome de Horner.
La injuria del tronco simpático cervical producto de una mordedura o la exposición quirúrgica de los discos intervertebrales puede generarlo ipsilateralmente, aunque a diferencia de otras causas, remite de manera espontánea. El adenocarcinoma tiroídeo, más bien por proximidad anatómica que por otro motivo, es otra de las causas descritas en la literatura.
La otitis media puede generar Horner, ya sea en combinación con signos vestibulares periféricos o parálisis focal o bien los dos simultáneamente.
Las lesiones de cualquier naturaleza, neoplasias y/o abscesos caudales cercanos al bulbo raquídeo son responsables del síndrome. También se ha descrito en la neuropatía periférica producida por la diabetes mellitus.
Además de las causas descritas con mayor frecuencia en caninos y felinos, en aves de compañía se ha descrito con mayor frecuencia la aparición del cuadro ante lesiones intracraneanas
Sin embargo y para interés del lector del presente artículo se debe consignar que gran número de los casos en su origen son idiopáticos y postganglionares en su ubicación (en la neurona de tercer orden) con una resolución espontánea en un promedio de 8 a 10 semanas. En el Reino Unido, al parecer existe una incidencia relativamente alta de síndrome de Horner idiopático en perros de la raza Golden Retriever.
A modo ilustrativo y para facilitar al lector la localización de la lesión en sí y la deficiencia del sistema nervioso que acompaña el cuadro, se resumen de la siguiente manera en la tabla descrita a continuación (Tabla 1).
TABLA 1. UBICACIÓN Y TIPO DE LESIONES CON NEURODEFICIT ASOCIADO EN EL SÍNDROME DE HORNER.

Fuente: DeLahunta: A Veterinary Neuroanatomy and Clinical Neurology, 2ª. Ed. WB Saunders Co, Philadelphia, 1983.
La entidad clínica conocida como «hipersensiblidad por desnervación» pertenece a la musculatura lisa inervada por las vías eferentes viscerales generales y es explicativo en el mecanismo para el diagnóstico de síndrome de Horner en la práctica clínica, por lo que es pertinente algunas palabras acerca de ella.
En cuadros donde se produce una desnervación, se genera una hipersensibilidad muscular a los neurotransmisores simpáticos, haciéndose patente esta situación en el músculo liso que es inervado por neuronas que transportan noradrenalina cuando se ve afectado el axón postganglionar (de tercer orden). De este modo, el músculo con su nervio destruido experimenta hipersensibilidad a la inyección de epinefrina o noradrenalina circulante durante la excitación nerviosa.
En general, se produce una mayor hipersensibilidad en lesiones en los axones postganglionares o sus somas (por su corta proximidad al efector simpático) que en las injurias o daños en neuronas preganglionares (de segundo orden) usando este efecto en el diagnóstico del síndrome.
La aplicación tópica de 0.1 ml de epinefrina al 0.001% o de fenilefrina tópica al 10%, causa midriasis y retracción del tercer párpado a los 20 minutos después de la aplicación ante lesiones de los axones postganglionares o de sus somas y en 30 a 45 minutos en las lesiones de ubicación preganglionar y tiempo superiores a los descritos si es de origen central. Este test es útil desde el punto de vista clínico para hacer un mapeo del sitio de la lesión (central, preganglionar o postganglionar). De igual manera, debe considerarse el diagnóstico diferencial de otros cuadros que afectan al tercer párpado.
Signología
La pérdida de las vías simpáticas causa atonía del músculo liso que rodea al ojo, generándose una retracción leve generando enoftalmia (aunque no en todos los casos).
La atonía del músculo de Müller (por afección del III par craneano) genera una estenosis leve de la fisura palpebral que viene de la elevación incompleta del párpado superior, esta es la ptosis palpebral.
La falta de retracción produce causa protrusión del tercer párpado y la atonía simpática del músculo dilatador pupilar genera miosis (que se acrecentará con la estimulación lumínica de la pupila) y anisocoria (raramente vista, excepto en cuadros unilaterales).
Estos cuatro signos son decidores de síndrome de Horner, el cual se asocia con lesiones en CUALQUIER parte de la ruta desde hipotálamo hasta vía tectotegmento espinal a nivel medular llegando hasta el músculo efector en el ojo (Dibujo2) (Foto 1).
Existen otros signos de escasa presentación por tener una pesquisa más difícil y que generalmente se informan de manera empírica: vasodilatación periférica que puede aumentar el calor, una piel color rosado que se ve mejor en la cara interna de la oreja y congestión nasal ipsilateral. Estos signos son bastante insidiosos y no forman parte de la signología clásica pudiendo llevar a confusión por presentarse en parte de los casos Horner positivos.
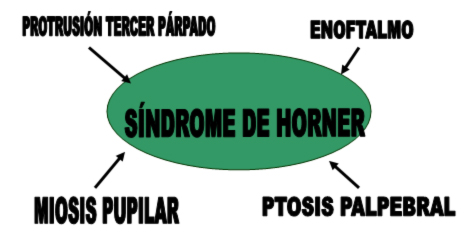
DIBUJO 2. RESUMEN SIGNOLOGICO DEL SINDROME DE HORNER.

FOTO 1. SÍNDROME DE HORNER POSTGANGLIONAR EN UNA GATO DOMÉSTICO DE PELO CORTO.
FUENTE: BEDFORD, P., JONES, R. 2002.
En el caso de las aves de compañía, el síndrome es más difícil de apreciar debido a que existe un movimiento torsional relativamente pequeño del globo ocular al interior de la órbita; además la miosis no es una característica consistente en aves debido a la presencia de músculo esquelético en el iris aviar. El síndrome de Horner fue descrito en un ave con ptosis palpebral unilateral y miosis leve sólo por medio del uso diagnóstico de fenilefrina tópica.
Diagnóstico
Lejos, la prioridad es establecer el sitio de origen del síndrome. Obviamente, cumpliendo un acucioso y ordenado exámen neurológico la tarea se facilita mucho. De esta manera, el tratamiento apuntará a la corrección de la naturaleza de la injuria que esté afectando la vía simpática (punto que no será discutido en el presente artículo).
Como norma, las lesiones ubicadas preganglionarmente tienen un pronóstico menos favorable que aquellas postganglionares.
En Horner postganglionar, la terapéutica apunta a la corrección de la causa primaria y luego a atender los impactos secundarios en el paciente. Con respecto a esto último, se puede instaurar un protocolo con fenilefrina en gotas (0.125 o 10%) según lo requerido para aliviar los signos.
Si la lesión es preganglionar, se puede recomendar la obtención de placas radiográficas cervicales y toráxicas, perfil bioquímico y TAC de cuello, en el mejor de los casos.
En los gatos, debido a la prevalencia de linfosarcoma, la toma de placas de tórax son rutinarias en felinos con Horner.
Bibliografía
BAGLEY, R. 2000. Craneal nerve diseases. XI Congreso Nacional de Medicina Veterinaria, Santiago de Chile.
BEDFORD, P., JONES, R. 1997. Chapter 4: Normal aspect. In: Small animal ophtalmology. A problem-oriented approach. 2nd Ed., WB Saunders. Págs. 75 – 76.
BELLAH, J. 2000. Neoplasia of the ear in the dog and cat. XI Congreso Nacional de Medicina Veterinaria, Santiago de Chile.
BENNETT, R. 1995. Section Four: Internal Medicine, Chapter 28: Neurology. In: Avian medicine. Principles and applications. Wingers Publishing Inc, ISBN 0-9636996-0-1. Págs. 728 – 735.
BOSCO, E. 2004. Disfunción nervios craneanos somáticos y autónomos. Neurología y Endocrinología en Pequeños Animales. II Curso Mevepa II Región, San Pedro de Atacama, Chile.
BRAUND, K. 2001. Neurological Syndromes. In: Braund´s clinical neurology in small animals: Localization, diagnosis and treatment. www.ivis.org/advances/Vite/braund1/chapter_frm.asp?LA=1
BRETAS, F. 2000. Fundamentos de terapêutica veterinária: Terapêutica oftalmológica. Universidade Federal de Minas Gerais, Escola de Veterinária, Departamento de Clínica y Cirurgía Veterinária. Págs. 88 – 101.
DELAHUNTA, A. 1983. Veterinary neuroanatomy and clinical neurology. 2a. Ed. WB Saunders Co, Philadelphia.
DICKINSON, P. 2005. The neurosurgical referral: What, when, why, where, how. 2nd Animal Veterinary Neurology Symposium 2005, University of California, Davis. USA.
SLATTER, D. 1992. Fundamentos de oftalmología veterinaria. Editorial Intermédica, Buenos Aires. Págs. 533-535.
STURGES, B. 2005. Neuro-ophtalmology: The visible nervous system. 2nd Animal Veterinary Neurology Symposium 2005, University of California, Davis. USA.
VERNAU, K. 2005. Management of head trauma. 2nd Animal Veterinary Neurology Symposium 2005, University of California, Davis. USA.
WILLIAMS, D. 1995. Section Four: Internal Medicine, Chapter 26: Ophtalmology. In: Avian medicine. Principles and applications. Wingers Publishing Inc, ISBN 0-9636996-0-1. Pág. 689
Autor:
Dr. Ricardo Pastén A., Médico Veterinario, Universidad Iberoamericana de Ciencias y Tecnología, Unidad de Medicina Interna y Diagnóstica, Clínica Veterinaria «Dr. Ariel Cortéz».
Dr. Ariel Cortéz A., Médico Veterinario, Universidad de Concepción, Unidad de Cirugía y Traumatología, Director Médico Clínica Veterinaria «Dr. Ariel Cortéz».
Curauma, Región de Valparaíso, Chile
Fuente: Mevepa.cl