Enfoques diagnósticos para el paciente con polidipsia/poliuria
- 4 de agosto de 2015
- Tiempo de Lectura: 6 Minutos
Autor colaborador: Andrew Rosenfeld, DVM, ACVIM
Todos hemos tenido uno alguna vez. Un propietario que viene con la principal preocupación de que su mejor amigo está orinando en casa y tomando toneladas de agua. El apetito del paciente suele ser generalmente bueno, su energía y todos los demás factores parecen normales; sin embargo, el paciente no puede controlar su sed y la micción. El paciente canino con poliuria/polidipsia (PU/PD) puede ser un desafío de tratamiento frustrante para el dueño y el veterinario.
 Y así mi enigma llegó un viernes por la tarde. Su nombre era Dylan, un beagle macho castrado de 8 años de edad, que presentaba un problema de poliuria y polidipsia con una duración de 4 semanas y micción inadecuada en casa. Su historial médico señalaba que estaba bebiendo más agua en el último mes. No se esforzaba para orinar ni producía un chorro de orina pobre; simplemente estaba orinando con más volumen, con más frecuencia. No tenía antecedentes de vómitos, diarrea, tos o estornudos. No se le había administrado ningún medicamento de venta libre o de prescripción y no había estado expuesto a toxinas conocidas. Dylan se alimentaba de Blue Buffalo Senior y su apetito era normal. Por otra parte, estaba al día en sus vacunas, no tenía antecedentes de viajes y sus otros dos compañeros beagle en la casa estaban sanos.
Y así mi enigma llegó un viernes por la tarde. Su nombre era Dylan, un beagle macho castrado de 8 años de edad, que presentaba un problema de poliuria y polidipsia con una duración de 4 semanas y micción inadecuada en casa. Su historial médico señalaba que estaba bebiendo más agua en el último mes. No se esforzaba para orinar ni producía un chorro de orina pobre; simplemente estaba orinando con más volumen, con más frecuencia. No tenía antecedentes de vómitos, diarrea, tos o estornudos. No se le había administrado ningún medicamento de venta libre o de prescripción y no había estado expuesto a toxinas conocidas. Dylan se alimentaba de Blue Buffalo Senior y su apetito era normal. Por otra parte, estaba al día en sus vacunas, no tenía antecedentes de viajes y sus otros dos compañeros beagle en la casa estaban sanos.
El examen físico de Dylan reveló que tenía un ligero sobrepeso y esclerosis lenticular leve y sarro dental leve. Todos los otros sistemas físicos se encontraban dentro de los límites normales. Le expliqué al propietario las múltiples causas posibles para el aumento de la orina y la sed y empecé a realizar algunas pruebas básicas para el diagnóstico. Los resultados fueron los siguientes:
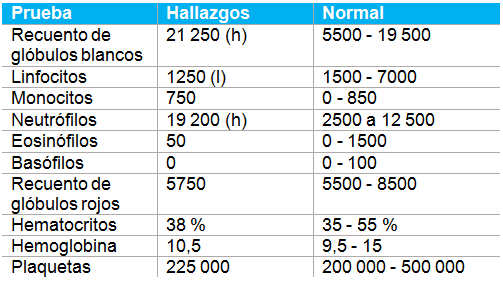
Los resultados de HM5-CBC revelaron:
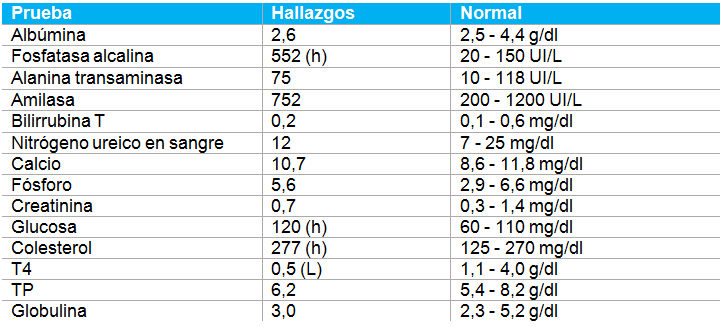
Resultados químicos con VS2:
Resultados del análisis de orina:
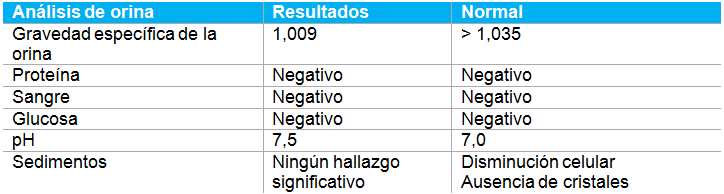
El cultivo de orina y los niveles de cortisol basal fueron normales. El análisis de sangre no fue concluyente por cualquier causa evidente de PU/PD. Hice una lista los problemas incluyendo leucograma de estrés, fosfatasa alcalina elevada, hiperglucemia leve, hipercolesterolemia leve, T4 baja y gravedad específica de la orina por hipostenuria. La gravedad específica de la orina respaldaba el problema del paciente.
Con la elevación de la fosfatasa alcalina y el colesterol, la siguiente posibilidad era la enfermedad de Cushing. Al día siguiente se realizó una prueba de respuesta con ACTH con la esperanza de que este beagle con PU/PD tenga enfermedad de Cushing. Sin embargo, al día siguiente se observó una prueba de diagnóstico completamente normal. Se excluyó hiperadrenocorticismo (y hipoadrenocorticismo). ¿Cuál es la siguiente posibilidad? ¿Podría el paciente necesitar una prueba de privación de agua? ¿Podría realmente tener un paciente con diabetes insípida? ¿Necesito un internista para que termine este caso por mí? Esto fue duro.
Para tener una mejor comprensión de cómo manejar estos casos, se necesita discutir las posibles causas de la PU/PD primaria. Las posibles causas son las siguientes:
• Enfermedad renal
• Enfermedad del hígado
• Hipercalcemia
• Hiperadrenocorticismo
• Hipoadrenocorticismo
• Diabetes Mellitus
• Diabetes insípida
• Polidipsia psicógena
El análisis de sangre no indicaba enfermedad renal, hipercalcemia, diabetes mellitus ni hipoadrenocorticismo primario. Con pruebas avanzadas, se descartó hiperadrenocorticismo y enfermedad de Addison atípica. Utilizando el siguiente algoritmo, se puede completar las pruebas de diagnóstico e identificar la causa.
A partir de este punto, se realizó las pruebas que se indica líneas abajo. Debido a que no se puede descartar la disfunción hepática (enfermedad hepática con recrudescencias y remisiones) sobre la base de los análisis de sangre, se completó la prueba de ácidos biliares para determinar la funcionalidad. La prueba de ácidos biliares mostró resultados normales.
En este punto, mis preocupaciones eran diabetes insípida (renal o central) o PD psicógena. En lugar de pasar a una prueba de privación de agua peligrosa, opté por medir la osmolalidad sérica. La prueba de osmolalidad sérica mide las concentraciones de iones en el cuerpo. La justificación era que en los casos de diabetes insípida, los pacientes tienen una deficiencia de vasopresina (hormona antidiurética, o ADH), que normalmente permite la reabsorción pasiva de agua en el tejido medular. Sin ADH, el animal comienza a tener PU/PD, secundaria a deshidratación. Para ayudar a combatir la deshidratación crónica, el líquido intracelular del paciente es bombeado extracelularmente. Los niveles de fluidos se pierden dentro del cuerpo; y por lo tanto, los solutos séricos aumentan; incrementando así la osmolalidad ante la deshidratación. De este modo, las elevaciones de la osmolalidad sérica medida respaldan un diagnóstico de diabetes insípida.
En los casos de PD psicógena, el paciente comienza a beber conductualmente más agua, aumentando así la cantidad de líquido disponible para el cuerpo. Para ayudar a combatir el aumento en el consumo de líquido, el paciente mueve grandes cantidades de líquido extracelular de manera intracelular.
Los niveles de líquidos aumentan en el cuerpo, a medida que el soluto sérico se reduce disminuyendo así la osmolalidad. Esto resulta en una sobrehidratación en el animal con una osmolalidad diluida.
La osmolalidad sérica medida de Dylan era alta, lo que sugiere que la falta de ADH estaba causando la deshidratación corporal y aumentando la concentración de solutos en el cuerpo. En este punto, con todas las demás posibilidades descartadas, Dylan inició el tratamiento con vasopresina por vía oral. Dentro de 48 horas, el propietario se dio cuenta de una fuerte disminución en el consumo de agua y la micción. La condición de Dylan está bien controlada con medicamentos.
Este resultado respalda la idea de que con una planificación adecuada y una comprensión de los diagnósticos clínicos, los pacientes con PU/PD pueden ser adecuadamente tratados en la práctica general. Recomiendo lo siguiente:
1. El equipo médico debe desarrollar protocolos de pruebas clínicas que ayuden rápidamente al médico general en la determinación de las causas y las opciones de tratamiento para el paciente.
2. Para diagnosticar eficazmente al paciente, el equipo médico debe tener total conocimiento de las causas que producen poliuria y polidipsia.
3. Aplicar las causas a la historia clínica, los hallazgos del examen físico y los resultados del diagnóstico.
Se puede utilizar estos tres aportes para crear un protocolo de diagnóstico que permita ayudar a los médicos a identificar la enfermedad y aplicar las opciones de tratamiento apropiadas.
[/hidden]Contenido patrocinado por:
